(Medicina Interna ): Una mujer de 59 años fue admitida al hospital por una úlcera que no curaba en talón derecho, y úlceras dolorosas en muslo y cadera derechas.
La paciente había padecido obesidad mórbida desde la primera infancia; había presentado diabetes 2 e hipertensión durante 30 años, e insuficiencia renal crónica los últimos 6 años. Comenzó a presentar úlceras indoloras en las superficies plantares de ambos talones 6 años antes; las del lado izquierdo habían cicatrizado con curaciones locales y con disminución del apoyo, pero las del lado derecho, si bien curaron con estas medidas, reaparecieron al comenzar a soportar presión en la región.
Cuatro años antes de la internación, las úlceras comenzaron a dificultarle la deambulación, por lo que fue internada en un establecimiento para discapacitados. La insuficiencia renal crónica progresó en este período, y comenzó a requerir hemodiálisis 8 meses antes de la internación.
Tres meses antes de la internación, un gran área de coloración violáceo/púrpura, apareció en la región posterior del muslo y cadera derechos. Esta área, evolucionó a la ulceración. Dos meses antes de la internación, desarrolló un úlcera sobre el trocánter mayor de cadera derecha.
Una TAC de la zona, llevada a cabo 3 meses antes de la internación, fue interpretada como celulitis. Una ultrasonografía Doppler de miembro inferior derecho, fue negativa para trombosis venosa profunda.
Casi en el mismo tiempo, una úlcera del talón derecho que había estado presente durante 2 años, se agrandó, a pesar de los cuidados locales e intentos de cierre primario.
Aproximadamente 2 meses antes de su internación, en un cultivo de dicha úlcera desarrolló Pseudomonas aeruginosa, sensible a ciprofloxacina y gentamicina, y la terapia intravenosa con ambos antibióticos fue comenzada. Un mes antes de la internación, un centelleograma óseo sugirió la presencia de osteomielitis del calcáneo derecho.
Un estudio Doppler reveló un índice tobillo/brazo de 0,83 a la derecha y de 0,90 a la izquierda (normal: mayor de 0,96). Se llevó a cabo una resección de calcáneo derecho, y colocación de un vacuum-assisted closure dressing (VAC), que es un sistema de curaciones que aplica una presión negativa en la región, favoreciendo la aspiración de secreciones y promoviendo la cicatrización. Los cultivos del hueso mostraron desarrollo de P. aeruginosa, así como de Escherichia coli. Se continuó con ciprofloxacina y gentamicina.
En el seguimiento, la úlcera de talón no mejoró; evolucionó a dolor y a franca supuración, rodeada de un área roja e inflamada. Las úlceras de la cadera y muslo derecho aumentaron de tamaño. Fue derivada al servicio de cirugía vascular 10 días antes de la internación.
En ese momento, había una úlcera de 3 cm de profundidad en la región de cadera derecha; un área necrótica, negra de 15 cm por 15 cm en la región posterior del muslo derecho; y una úlcera de decúbito de 5 cm por 5 cm en talón derecho con hueso expuesto. Se recomendaron estudios vasculares no invasivos. En los siguientes 10 días sus clínicos estuvieron preocupados por la posibilidad de sepsis a partir de la úlcera del pie. Por ello fue admitida al departamento de emergencias de este hospital.
En el examen, sus signos vitales eran normales y la pierna derecha dolía con cualquier movimiento; las úlceras no habían cambiado. El examen con ultrasonido vascular no dió demasiado rédito por el dolor, pero reveló enfermedad de la arteria poplítea distal y de la arteria tibial anterior, con mala perfusión del pie derecho. Fue internada en el hospital para amputación a nivel infrapatelar derecho.
La paciente no había tenido fiebre, escalofrios, o sudoración. Tenía retinopatía diabética, neuropatía y aterosclerosis carotídea y coronaria; en el pasado se le había practicado una endarterectomía carotídea debido a ataques isquémicos transitorios. Había tenido episodios de insuficiencia cardíaca congestiva con edema agudo de pulmón, pero no tenía antecedentes de trombosis arterial ni venosa. No refería alergias conocidas. Estaba separada, tenía una hija de 16 años, y había trabajado como maestra hasta que su discapacidad ocasionada por las úlceras la obligaron a retirarse. Tenía antecedentes de tabaquismo (5 pack year), pero había dejado de fumar 5 años antes de la internación. No tomaba alcohol ni usaba drogas ilícitas. Su medicación incluía: simvastatina, furosemida, lisinopril, metoprolol, insulina, carbonato de calcio, sevelamer, famotidina, gabapentin, narcóticos para el dolor de sus úlceras, y laxantes.
En el examen, la paciente estaba obesa y letárgica, pero se despertaba fácilmente al llamarla. Estaba orientada. Tenía dolor moderado en su pierna derecha. La temperatura axilar era de 37,4ºC, la TA de 137/58 mmHg, y el pulso era regular a 72 latidos por minuto. La auscultación de los pulmones y del corazón eran normales; el abdomen era el correspondienta a la marcada obesidad, no dolía ni se palpaban organomegalias. El pulso carotídeo y radial estaban normales. El pulso pedio izquierdo estaba disminuído, y el pedio derecho no se palpaba. Una úlcera de 5 cm por 5 cm cubría la región del trocánter mayor de la cadera derecha exponiendo el tejido celular subcutáneo sin purulencia ni eritema. En la región posteromedial del muslo derecho, había un área exquisitamente dolorosa, indurada, violácea de 15 cm por 15 cm, con ulceraciones negras y secas rodeadas por eritema doloroso, extendiéndose desde la fosa poplítea y abarcando dos tercios de la región posterior del muslo.
Una úlcera de 5 cm x 5 cm, en el talón derecho tenía márgenes cianóticos, y tenía una base purulenta, maloliente y con hueso expuesto. Un área de eritema dolorosa a la palpación iba desde el talón hasta dos tercios de la pierna. Los tests de laboratorio se muestran en la Tabla 1.
 Tabla 1. Resultados de Laboratorio en la Admisión.
Durante la tarde, una repetición del examen demostró que el área de eritema de la pierna se había extendido a la rodilla. La paciente continuó teniendo severo dolor en pantorrilla y la parte posterior del muslo. Un procedimiento fue llevado a cabo temprano la mañana siguiente.
Tabla 1. Resultados de Laboratorio en la Admisión.
Durante la tarde, una repetición del examen demostró que el área de eritema de la pierna se había extendido a la rodilla. La paciente continuó teniendo severo dolor en pantorrilla y la parte posterior del muslo. Un procedimiento fue llevado a cabo temprano la mañana siguiente.
Diagnóstico Diferencial:
Los estudios no invasivos vasculares fueron llevados a cabo con manguitos neumáticos colocados a nivel de muslo, pantorrilla, tobillos, pies y dedos. Este examen nos aportó dos cosas: la presión arterial en varios niveles de la pierna, y el volumen cualitativo de sangre arterial que irrigaba cada nivel. Estos datos son usados para predecir no solo la presencia y severidad de la enfermedad arterial sino también los segmentos arteriales afectados. El muslo derecho no fue estudiado por la ulceración. Una pletismografía de pulso normal es vista en la región transmetatarsiana del pie izquierdo (Figura 1), con un rápido ascenso, rápido descenso, una onda dícrota, y vuelta a la línea de base.
Figura 1. Estudio Vascular de las Piernas. 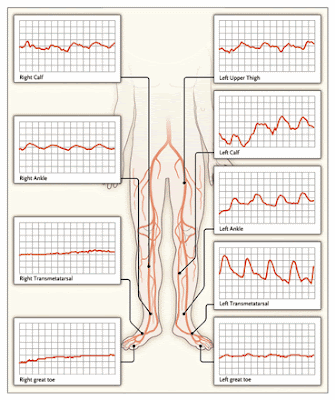
El registro de una pletismografía de volumen de pulso a cinco niveles, mostró enfermedad arterial en todos los niveles, más severa en miembro inferior derecho que en el izquierdo. La deflección normal representa una forma de onda similar a la preseión intraarterial, con un rápido ascenso, una onda angosta, un rápido descenso, una incisura dícrota, y después un descenso de la onda hasta la línea basal; el trazado de la pantorrilla izquierda es más normal que el de la derecha. A medida que la enfermedad arterial periférica empeora, se pierde la incisura dícrota, la onda del pulso se ensancha, y la amplitud disminuye. La pletismografía de los dedos muestra pérdida completa de la pulsatilidad a nivel del dedo gordo derecho, sugiriendo isquemia avanzada del pie y los dedos.
El índice tobillo/brazo de 0,83 en la pierna derecha y de 0,90 en la izquierda sugieren mínima enfermedad arterial periférica. Sin embargo, las arterias de las piernas tienen calcificación difusa de la capa media, de tal forma que inflando el manguito de presión no cerrará la luz, permitiendo una señal continua de Doppler. En este contexto, el índice tobillo/brazo no es confiable, y no puede ser utilizado para determinar la presencia o severidad de la enfermedad arterial periférica. La onda de pletismografía, sin embargo, muestra enfermedad arterial significativa tanto de la femoral como de la poplítea en múltiples niveles de la pierna derecha, y a nivel del tobillo, los metatarsianos y los dedos. (Figura 1)
Cuál es el Diagnóstico?
Esta mujer de 59 años, con obesidad, diabetes mellitus tipo 2, hipertensión arterial, y enfermedad renal crónica terminal, se presentó con úlceras en sus piernas y pies, y probablemente sepsis. Una úlcera crónica del talón derecho se complicó con osteomielitis, e infección por por P. aeruginosa. Durante los 3 meses anteriores a la internación, aparecieron nuevas lesiones, descriptas como áreas de coloración púrpura, dolorosas, en cadera y muslos, evolucionando a color negro y ulceración. Sus signos vitales estaban estables en el ingreso, pero la diseminación del eritema y el dolor asociados con úlcera del talón, sugirieron progresión de la infección. Los tests de laboratorio mostraron albúmina baja y nivel elevado de globulinas. Yo estoy al tanto del diagnóstico en este caso, pero el diagnóstico diferencial fue inicialmente amplio.
Úlceras de Piernas y Pies.
Las úlceras de las piernas y pies, puede estar relacionado a las enfermedades crónicas de esta paciente, o pueden tener otra causa. El diagnóstico diferencial de úlceras en piernas y pies son mostradas en la Tabla 2. (1)

Tabla 2. Diagnóstico Diferencial de Úlceras de Piernas y Pies
Enfermedades Vasculares y Trombóticas.
Las úlceras debidas a insuficiencia arterial, típicamente ocurren en los dedos, talones, y la cresta tibial anterior extendiéndose hasta los maléolos. La tromboangeítis obliterante (enfermedad de Buerger) es una enfermedad trombótica vista en hombres jóvenes fumadores, que puede llevar a la pérdida del miembro inferior si no se interrumpe el hábito tabáquico; esta paciente no reúne las características de la enfermedad de Buerger. (2) La enfermedad ateroembólica puede causar úlceras en las piernas, especialmente en el contexto de enfermedad arterial periférica; la embolización, característicamente ocurre después de un procedimiento vascular, tal como angiografía o cirugía vascular o cardíaca. (3) Esta paciente, tiene claramente enfermedad arterial periférica, que fue el principal factor en la úlcera del talón.
Las ulceraciones venosas, típicamente ocurren por encima del maléolo interno o externo. Los pacientes con úlceras venosas tienen antecedentes de insuficiencia venosa, dermatitis de estasis, y antecedentes de trombosis venosa profunda.
La distribución de las úlceras de esta paciente no es característica de las úlceras venosas, no hay antecedentes de trombosis venosa profunda, y no hay hallazgos cutáneos sugestivos de estasis venoso.
Las vasculitis y el síndrome antifosfolipídico son improbables en esta paciente, ya que no hay antecedentes de enfermedades autoinmunes y no hay elementos sistémicos característicos de vasculitis.
Yo consideraría hacer un screening en la búsqueda de un estado hipercoagulable en la evaluación de esta paciente. La coagulación intravascular diseminada (CID) puede conducir a isquemia, y a amputaciones de piernas y brazos; estos cuadros dramáticos cuadros ocurren en el contexto de una infección diseminada o shock y no son compatibles con el curso clínico de esta paciente.
La trombocitopenia inducida por heparina es causada por anticuerpos contra los complejos de factor plaquetario 4 y heparina, y es una entidad reconocida en forma creciente como causante de trombosis que conduce a pérdida de miembros. Esta entidad se asocia a trombos en los territorios tanto venoso como arterial. (4) Yo interrogaría sobre uso de heparinas en la tromboprofilaxis en esta paciente.
La necrosis cutánea, puede ocurrir en pacientes con deficiencias de proteína C o proteína S tanto genéticas como adquiridas cuando comienzan tratamiento con warfarina.
Úlceras Neuropáticas.
Las úlceras neuropáticas ocurren debajo de la cabeza de los metatarsianos, sobre las articulaciones de los dedos, bajo los talones, sobre todo debajo de la cabeza del primer metatarsiano, y sobre los maléolos. No sabemos mucho sobre el examen neurológico de esta paciente, pero seguramente tiene neuropatía diabética. La úlcera del talón de esta paciente es la típicamente vista en las úlceras neuropáticas.
Infecciones.La osteomielitis está confirmada claramente en este caso por los hallazgos radiológicos y microbiológicos. Aunque la osteomielitis puede ser causa de ulceración, en este caso es consecuencia de la ulceración, más que la causa primaria. La paciente fue tratada con ciprofloxacina y gentamicina por un período prolongado, pero la úlcera no curó.
Las infecciones indolentes tales como la tuberculosis puede causar úlceras crónicas que no curan, y en pacientes inmunosuprimidos, las infecciones fúngicas tales como las criptocóccicas y la coccidioidomicosis pueden producir lesiones en piel y ulcerarse. Si esos organismos fuesen los causantes de la úlcera de talón, probablemente hubieran sido encontrados en la última cirugía.
Otros Trastornos.La necrobiosis lipoídica diabeticorum produce lesiones en piel que típicamente ocurre en el área pretibial y cura con cicatrices superficiales hipopigmentadas.
El eritema nodoso es una forma de paniculitis que está a menudo asociado a enfermedades sistémicas de base, tales como la sarcoidosis y la enfermedad inflamatoria intestinal. La enfermedad de Weber-Christian es otra forma de paniculitis, a veces asociada a enfermedad pancreática.
El pioderma gangrenoso está asociado a enfermedad inflamatoria intestinal y al cáncer. Esta paciente no presentaba ninguno de los dos trastornos; típicamente se presenta como un único absceso forunculoide púrpura en el tronco, que se ulcera. (5) La úlcera tiene característicamente un borde elevado, a diferencia de la úlcera de nuestra paciente. Ninguno de estos trastornos explican la úlcera del talón, pero la necrobiosis lipoídica o la enfermedad de Weber-Christian pueden ser consideradas en las más recientes úlceras de cadera y muslo. Sin embargo, aunque la paciente tiene diabetes, la localización de esas lesiones y su tamaño, asociado a dolor serían atípicas para la necrobiosis lipoídica, y ella no tiene antecedentes de enfermedad pancreática que sugieran enfermedad de Weber-Christian.
Calcifilaxis.Las úlceras de esta paciente en muslo y cadera, que aparecen espontáneamente sin trauma, son característicos de la calcifilaxis, o arteriopatía calcificante urémica como se ve en otro paciente en la Figura 2. La lesión asociada a la calcifilaxis es exquisitamente dolorosa, en forma de placa, oscura a violácea, que progresa a la ulceración y formación de escaras. (6) En una paciente que está siendo sometida a hemodiálisis, la aparición de lesiones cutáneas progresivas dolorosas y que se ulceran debe evocar el diagnóstico de calcifilaxis.

Figura 2. Calcifilaxis en Otro Paciente, Mostrando Áreas Irregulares, de Coloración Púrpura Oscuras de la Piel y el Flanco.
Los pacientes con enfermedad renal, a menudo tienen calcificaciones arteriales, oculares, periarticulares, partes blandas, y viscerales. Ninguna de ellas representan a la calcifilaxis. (7) La calcifilaxis es un trastorno mal conocido , predominantemente de piel, que tiene calcificaciones características en la la capa media de los vasos de pequeño o mediano calibre de la dermis y de la grasa subcutánea, que se asocia a isquemia y necrosis de piel. (8) La relación entre la uremia y las calcificaciones vasculares fueron primero descriptas en 1898 por Bryan y White. (9) El término calcifilaxis fue originalmente acuñado por Selye, (10) quien demostró que la deposición de calcio ocurría en tejidos de rata que eran sensibilizados con análogos de la vitamina D, hormona paratiroidea, e insultos nefrotóxicos, cuando se les suministraba hierro, otras sales minerales, glucocorticoides o se las sometía a trauma físico.
Diagnóstico de Calcifilaxis.La calcifilaxis es rara, aunque la prevalencia en un estudio fue de 4,1% de los pacientes que recibían hemodiálisis crónica a largo plazo. (11) Es más común en mujeres y niñas que en hombres y niños (relación mujer-hombre 3:1); el rango de edad es de 6 meses a 83 años. (12) La mayoría de los pacientes tienen algún grado de enfermedad enfermedad renal, aunque la calcifilaxis ha sido reportada en pacientes con cirrosis, (13) enfermedad de Crohn, (14) hiperparatiroidismo (15) y cáncer. (16) Los hallazgos clínicos incluyen hiperparatiroidismo (80% de los pacientes), hipercalcemia (20% de los pacientes), hiperfosfatemia (68% de los pacientes) y elevaciones del producto calcio-fósforo (33%). (17) Alrededor de un tercio de los pacientes tienen transplantes renales. (18) El uso de quelantes del fósforo en base a calcio y los productos de la vitamina D para suprimir los niveles de hormona paratiroidea, conducen a mayores niveles de calcio y del producto calcio-fósforo, causando calcificaciones vasculares prematuras en pacientes con enfermedad renal terminal. (7)La presencia de hipercalcemia, hiperfosfatemia, elevaciones del producto calcio-fosfato, el hiperparatiroidismo, y la exposición al calcio y la vitamina D en un paciente debe alertar al clínico a la posibilidad de calcifilaxis. Sin embargo, puede suceder que el paciente reúna todas las condiciones óptimas para la presentación de la calcifilaxis, y que esta se produzca, pero el momento en que estas condiciones son evaluadas al momento de la presentación, no estén presentes. El nivel de calcio de esta paciente era normal, 9,1 mg/dl, pero dado su nivel de albúmina de 2,4 grs/dl, el calcio iónico estaba probablemente cercano al límite superior normal. Ella estaba además recibiendo suplementos de calcio y vitamina D mientras era sometida a diálisis. Ella tenía un nivel de parathormona moderadamente elevada. Algunos pacientes tienen bajos niveles de proteína C, (19) proteína S, (20), o ambos, (13) que puede promover la calcifilaxis por inducir un estado hipercoagulable.
La sospecha clínica es el elemento más importante en realizar el diagnóstico, y una vez que un médico vió un caso, la evolución de la enfermedad es inolvidable. El gold standard en el diagnóstico de calcifilaxis es la biopsia de una de las lesiones. El centelleograma óseo ha sido recomendado como una alternativa a la biopsia. (21,22) No está claro si el centelleograma es tan específico en el diagnóstico como la biopsia, pero puede utilizarse cuando existe temor de que la biopsia pueda ocasionar formación de úlceras.
Resumen:En resumen, la úlcera del pie de esta paciente, y las de la región de la cadera y muslo tienen características que sugieren diferentes causas. La úlcera del talón probablemente comenzó como úlcera neuropática. La presencia de severa insuficiencia arterial, además de una probable microangiopatía diabética y uremia, contribuyeron a la presencia de úlcera en el talón derecho. Finalmente, esta úlcera se complicó con osteomielitis causadas por dos organismos, uno de los cuales, P aeruginosa, es particularmente virulento y dificultoso de erradicar, probablemente por el status vascular de la paciente. En contraste, las lesiones de la cadera y muslo, que desarrollaron varios meses después de que la paciente comenzó con hemodiálisis, son típicas de calcifilaxis.
Los procedimientos llevados a cabo al final del protocolo fueron la amputación del tercio distal de la pierna derecha, realizado en emergencias, dado la aparente progresión de la infección.
Diagnóstico Clínico:
Úlcera isquémica de talón debida a enfermedad vascular aterosclerótica.
Úlcera de decúbito en cadera y muslo.
Diagnóstico del Dr. Hasan Bazari:
Calcifilaxis causando úlceras de cadera y muslo.
Úlcera isquémica del talón, con osteomielitis secundaria, debido a nefropatía diabética y enfermedad vascular diabética aterosclerótica.
Discusión Patológica:
El examen histológico de la pieza amputada, de la pierna derecha mostró ulceración cutánea del talón, con necrosis del colágeno, músculo, y grasa subcutánea, así como osteomielitis. Había severa aterosclerosis de los grandes vasos, así como esclerosis cálcica de la media o enfermedad de Monckeberg (Figura 3A). Estos hallazgos son comunes en pacientes con diabetes y pueden asentar independientemente en el mismo segmento o en segmentos anatómicamente similares. (23,24) Ambas lesiones comprometen la perfusión, el ateroma de la íntima por oclusión de la luz, y la calcificación de la media por limitación de la distensibilidad.
Figura 3. Examen Histológico de la Amputación de la Pie rna Derecha, y Debridamiento.
rna Derecha, y Debridamiento.
Una gran arteria debajo del nivel de amputación (Panel A) muestra severa ateromatosis y esclerosis cálcica de la media de Monckeberg (hematoxilina-eosina). Es evidente la deposición basófila de calcio dentro de una pequeña arteria en el septum de la grasa subcutánea (Panel B, hematoxilina-eosina). El Panel C muestra deposición de calcio dentro de una pequeña arteria en un lóbulo de grasa subcutánea (hematoxilina-eosina). Los depósitos cálcicos son resaltados como finos gránulos oscuros dentro del septum tisular (Panel D, tinción de von Kossa). Se ven microtrombos dentro de una pequeña arteria (Panel E, hematoxilina-eosina).
La amputación de la pierna derecha fue seguida durante los días y semanas siguientes por dos revisiones de la amputación; tres debridamientos de piel, tejidos blandos y fascia del muslo derecho; y finalmente 6 semanas después de la admisión, una amputación por encima de la rodilla derecha. El examen histológico tanto de la amputación, como de la lesión del muslo, mostró áreas extensas de necrosis grasa sin inflamación aguda marcada. Hay un material profundamente eosinofílico consistente con depósito de calcio dentro de las pequeñas arterias, en los septos (Figura 3B) y en los lóbulos (Figura 3C) de la grasa subcutánea, realzados con la tinción de von Kossa (Figura 3D). Hay microtrombos presentes dentro de los pequeños vasos (Figura 3E). Esos hallazgos son diagnósticos de calcifilaxis.
La calcifilaxis es una vasculopatía de pequeños vasos, caracterizada por calcificación mural, proliferación de la íntima, y microtrombosis. Comúnmente afecta pequeñas arterias que van desde 40 a 600 um, con un tamaño aproximado promedio de 100 um. (25) El diagnóstico diferencial anatomopatológico de la calcifilaxis incluye la calcificación distrófica, la calcinosis cutis, y la esclerosis cálcica de la media. La calcinosis cutis está caracterizada por calcificación en la piel pero no en los vasos. La calcificación distrófica produce calcificación de los tejidos afectados asociado con niveles de calcio y fósforo normales, mientras que en el caso de la calcifilaxis, la deposición de calcio puede ocurrir en áreas sin un abundante infiltrado inflamatorio. (26) La esclerosis cálcica de la media afecta vasos más grandes que los que afecta la calcifilaxis.
Discusión del Manejo
El manejo de la calcifilaxis se basa en el manejo de sus causas; sin embargo, dado que no hay una particular combinación de factores que predigan confiablemente el desarrollo de calcifilaxis, la efectividad de todos los tratamientos permanece aún sin haberse probado. Cuando los niveles elevados de calcio, fosfato, y el producto fósforo-calcio están presentes, el hidrocloruro de sevelamer deben ser sustituidos por quelantes de fosfatos basados en calcio, (27) la ingesta de fósforo y calcio de la dieta debe ser reducida, y los productos de vitamina D tanto en medicación como en los suplementos de diálisis deben ser eliminados. El rol de la paratiroidectomía permanece controversial. (12,28,29) Agentes calciomiméticos pueden ser usados para controlar la secreción de hormona paratiroidea. Los bifosfonatos, (30) tiosulfato sódico, activador tisular del plasminógeno, y la terapia con oxígeno hiperbárico han sido usados con algún éxito. (21,31,32,33,34)
La sepsis es la primer causa de muerte en pacientes con calcifilaxis. Un meticuloso y agresivo manejo de las heridas, uso de antibióticos, y resección del tejido necrótico son partes claves en el tratamiento de estos pacientes.
Se consultó a endocrinología para considerar los beneficios de una eventual paratiroidectomía en esta paciente. Sus niveles de calcio y fósforo eran normales. La elevación de la hormona paratiroidea intacta era leve para el grado de insuficiencia renal. Tanto la 25-hidroxivitamina D (un marcador de los depósitos de vitamina D) y 1,25-dihidroxivitamina D (el metabolito activo de la vitamina D) estaban dentro del rango normal. La mayoría de los reportes de mejoramiento clínico después de la paratiroidectomía se han visto en pacientes con niveles elevados de hormona paratiroidea, y aún en ese grupo de pacientes no se pudo predecir quienes se beneficiarían. (35) Más aún, la paratiroidectomía en esta paciente puede precipitar una severa enfermedad ósea adinámica, y complicar los esfuerzos para controlar el producto fósforo-calcio. Nuestra recomendación fue continuar esfuerzos para mantener estrechamente controlado el producto fósforo-calcio, continuar tiosulfato sódico, (21) evitar análogos de vitamina D (22) y warfarina, 36,37 y considerar terapia con oxígeno hiperbárico. (33) La paciente se negó al tratamiento en cámara hiperbárica por sufrir de claustrofobia.
Durante su estadía hospitalaria, los niveles de hormona paratiroidea de la paciente fluctuaron, probablemente en respuesta a los niveles fluctuantes de calcio en el tiempo de su hemodiálisis, pero fueron tan altos como de 466 pg/ml. Se inició terapia con cinacalcet oral, un agente calciomimético aprobado para el tratamiento de pacientes con hiperparatiroidismo secundario a insuficiencia renal crónica que están en hemodiálisis, y también para pacientes con cáncer paratiroideo. (38) El cinacalcet activa los receptores sensores de calcio expresados en células paratiroideas, y al hacerlo, mimetiza la acción del calcio en suprimir la secreción de hormona paratiroidea, controlando la hipersecreción en niveles normales y aún bajos de calcio ionizado. (39,40) La droga tiene un aceptable perfil de efectos adversos, y la paciente fue capaz de tomar 30 mg de cinacalcet sin apreciables efectos colaterales. Los niveles de hormona paratiroidea permanecieron solo levemente aumentados.
Se agregaron suplementos de calcio y vitamina D en el líquido de diálisis 3 veces por semana. Repetidos debridamientos fueron llevados a cabo, con curas cerradas y aspiración contínua, con lo cual sus heridas mostraron evidencias de curación, y después de 3 meses en el hospital, fue dada de alta a un centro de rehabilitación Ha presentado grandes progresos en su fuerza y movilidad.
Diagnóstico Anatómico:
Calcifilaxis afectando pierna derecha.
Enfermedad vascular aterosclerótica con úlceras isquémicas en talón y osteomielitis.Calciphylaxis, extensive, involving the right leg.
Atherosclerotic vascular disease with ischemic ulcer on the heel and osteomyelitis.
Traducción de:
Case 7-2007 — A 59-Year-Old Woman with Diabetic Renal Disease and Nonhealing Skin Ulcers
Hasan Bazari, M.D., Michael R. Jaff, D.O., Michael Mannstadt, M.D., and Shaofeng Yan, M.D., Ph.D.
CASE RECORDS OF THE MASSACHUSETTS GENERAL HOSPITAL
The New England Journal of Medicine
Volume 356:1049-1057 March 8, 2007 Number 1
Conclusiones del caso.Cuales fueron las claves del diagnóstico en esta mujer de 59 años?
Cómo se llegó a sospechar calcifilaxis, y porqué pensar en dos etiologías diferentes para explicar úlceras de distinta localización pero en el mismo miembro?
En un escenario de obesidad mórbida desde la primera infancia, diabetes tipo 2 e HTA de 30 años de evolución, a lo que se agrega insuficiencia renal crónica en los últimos 6 años, aparecen úlceras indoloras en las superficies plantares de ambos talones, que curan con disminución de apoyo. Es válido pensar en estos casos, que un factor neuropático en relación a diabetes, probablemente asociado a componentes micro y macroangiopáticos, altamente prevalentes después de tantos años de DBT e HTA, son la causa de sus úlceras.
Una etiología y un mecanismo patogénico diferentes sin embargo, deben investigarse para las úlceras de localización en región posterior del muslo y trocánter mayor aparecidas 3 meses antes de la internación. Esta localización es completamente atípica para úlceras neuropáticas, sí como también isquémicas, independientemente de la localización de la obstrucción arterial (aortoilíaca, fémoropoplitea, o territorio tibial) y del grado de compromiso de la pequeña circulación. Es en ese contexto, que se plantean otros diagnósticos diferenciales, dentro de los cuales la calcifilaxis, a pesar de que la paciente no tenía demasiadas evidencias de alteración del metabolismo fosfo-cálcico en el momento en que se realizaron las investigaciones correspondientes, parece “llenar mejor los casilleros”
La calcifilaxis es una entidad que debemos pensarla principalmente en pacientes dializados, o en transplantados renales recientes, a pesar de que hay casos descriptos en otras situaciones médicas. Se trata de la deposición de calcio en las arteriolas, que lleva a la isquemia y a la necrosis de la piel y tejido celular subcutáneo.Los factores predisponentes para calcifilaxis son el sexo femenino, un índice de masa corporal de más de 30, el aumento del producto fósforo/calcio, pacientes que toman warfarina o anticoagulantes orales, quelantes en base a calcio, análogos de vitamina D, y corticoides sistémicos. También los pacientes en diálisis que presentan enfermedades autoinmunes como polimiositis, síndrome de Sjögren, artritis reumatoidea, sarcoidosis, enfermedad de Crohn, y LES, y los pacientes con estados hipercoagulables como el déficit de proteína C y S tienen más riesgo.
La patogenia de la misma no está totalmente dilucidad, pero aparentemente es diferente a la mucho más frecuente calcificación metastásica de varios tejidos incluyendo vasos sanguíneos observada en pacientes con insuficiencia renal crónica en un contexto de aumento severo del producto calcio/fósforo. Aparentemente, la diferencia más importante con la calcifilaxis, es que en esta última, no hay solo una precipitación pasiva de calcio, sino que el depósito de calcio en las arteriolas dermoepidérmicas, genera injuria endotelial, con un estado hipercoagulable local, que evoluciona a la trombosis de arteriolas y vénulas con el consiguiente infarto tisular.En otras palabras, aunque las causas de la calcificación tisular metastásica y la calcifilaxis sean comunes, en esta última, se produciría una respuesta individual exagerada, “anafiláctica” al depósito de calcio, que evoluciona a trombosis e infarto en los vasos de la piel y el tejido celular subcutáneo.
El hiperparatiroidismo secundario, la hiperfosfatemia, y la hipercalcemia, así como el aumento del producto calcio/fósforo, son factores necesarios pero no suficientes para el desarrollo de calcifilaxis en pacientes con insuficiencia renal crónica. Algunos culpan a un efecto directo de la vitamina D, o su forma activa el calcitriol (administrada generalmente en pacientes con insuficiencia renal), sobre la vasculatura. La vitamina D también está implicada en la “downregulation” de los niveles circulantes de fetuína-A, una glicoproteína que se une al calcio y fósforo circulantes, solubilizándolos y contribuyendo a eliminarlos rápidamente de la circulación. La fetuína-A está también “downregulada” en los estados inflamatorios, y la insuficiencia renal crónica en período dialítico es un estado inflamatorio.
Generalmente, esta entidad se presenta como un cuadro de necrosis isquémica intensamente dolorosa, sobre todo en áreas de gran adiposidad que incluyen abdomen, glúteos, y muslos. Hay nódulos subcutáneos, o placas dolorosas que progresan a úlceras necróticas/isquémicas con evolución a escaras que posteriormente se infectan. Puede observarse alrededor de las úlceras, zonas de lívedo reticularis como expresión de disminución local de flujo, hipoxia y estado hipercoagulable.En cuanto al diagnóstico, no hay datos específicos de laboratorio aunque algunos pacientes tienen aumento de PTH, calcio, fósforo y su producto.
Las radiografías, sobre todo con técnicas de mamografía son superiores a la TAC de alta resolución para demostrar calcio tisular en una disposición de aspecto de “malla”
El centelleograma óseo puede demostrar también las calcificaciones.
La anatomía patológica de las lesiones de piel revelan calcificación de la media, fibrosis subíntima, y oclusión arterial en ausencia de vasculitis. El hallazgo más común es la paniculitis septal calcificante crónica. Puede haber trombosis vascular dérmica.Los diagnósticos diferenciales más importantes son las embolias de colesterol, la necrosis por warfarina, la crioglobulinemia y las vasculitis.
En conclusión, la calcifilaxis debe sospecharse en pacientes que presentan lesiones dolorosas de piel caracterizadas por nódulos subcutáneos, placas, o úlceras necróticas con mala tendencia a la curación, de localización preferente en áreas de aumento de la adiposidad, y en pacientes que generalmente están siendo sometidos a hemodiálisis.
La prevención y el tratamiento de la calcifilaxis no serán tratadas en este apartado, aunque fueron tangencialmente considerados en el desarrollo del ateneo.
Bibliografía
1) London NJ, Donnelly R. ABC of arterial and venous disease: ulcerated lower limb. BMJ 2000;320:1589-1591. [Free Full Text]
2) Olin JW. Thromboangiitis obliterans (Buerger's disease). N Engl J Med 2000;343:864-869. [Free Full Text]
3) Pennington M, Yeager J, Skelton H, Smith KJ. Cholesterol embolization syndrome: cutaneous histopathological features and the variable onset of symptoms in patients with different risk factors. Br J Dermatol 2002;146:511-517. [CrossRef][ISI][Medline]
4) Arepally GM, Ortel TL. Heparin-induced thrombocytopenia. N Engl J Med 2006;355:809-817. [Free Full Text]
5) Langan SM, Powell FC. Vegetative pyoderma gangrenosum: a report of two new cases and a review of the literature. Int J Dermatol 2005;44:623-629. [CrossRef][ISI][Medline]
6) Beus KS, Stack BC Jr. Calciphylaxis. Otolaryngol Clin North Am 2004;37:941-948. [CrossRef][ISI][Medline]
7) Goodman WG, Goldin J, Kuizon BD, et al. Coronary-artery calcification in young adults with end-stage renal disease who are undergoing dialysis. N Engl J Med 2000;342:1478-1483. [Free Full Text]
8) Parfitt AM. Soft-tissue calcification in uremia. Arch Intern Med 1969;124:544-556. [Free Full Text]
9) Bryant JH, White WH. A case of calcification of arteries and obliterative endarteritis associated with hydronephrosis, in a child aged six months. Guys Hosp Rep 1898;55:17-20.
10) Selye H. The dermatologic implications of stress and calciphylaxis. J Invest Dermatol 1962;39:259-275. [ISI][Medline]
11) Angelis M, Wong LL, Myers SA, Wong LM. Calciphylaxis in patients on hemodialysis: a prevalence study. Surgery 1997;122:1083-1089. [CrossRef][ISI][Medline]
12) Hafner J, Keusch G, Wahl C, et al. Uremic small-artery disease with medial calcification and intimal hyperplasia (so-called calciphylaxis): a complication of chronic renal failure and benefit from parathyroidectomy. J Am Acad Dermatol 1995;33:954-962. [CrossRef][ISI][Medline]
13) Goli AK, Goli SA, Shah LS, Byrd RP Jr, Roy TM. Calciphylaxis: a rare association with alcoholic cirrhosis -- are deficiencies in protein C and S the cause? South Med J 2005;98:736-739. [CrossRef][ISI][Medline]
14) Barri YM, Graves GS, Knochel JP. Calciphylaxis in a patient with Crohn's disease in the absence of end-stage renal disease. Am J Kidney Dis 1997;29:773-776. [ISI][Medline]
15) Winkelmann RK, Keating FR Jr. Cutaneous vascular calcification, gangrene and hyperparathyroidism. Br J Dermatol 1970;83:263-268. [CrossRef][ISI][Medline]
16) Raper RF, Ibels LS. Osteosclerotic myeloma complicated by diffuse arteritis, vascular calcification and extensive cutaneous necrosis. Nephron 1985;39:389-392. [ISI][Medline]
17) Budisavljevic MN, Cheek D, Ploth DW. Calciphylaxis in chronic renal failure. J Am Soc Nephrol 1996;7:978-982. [Abstract]
18) Oh DH, Eulau D, Tokugawa DA, McGuire JS, Kohler S. Five cases of calciphylaxis and a review of the literature. J Am Acad Dermatol 1999;40:979-987. [CrossRef][Medline]
19) Mehta RL, Scott G, Sloand JA, Francis CW. Skin necrosis associated with acquired protein C deficiency in patients with renal failure and calciphylaxis. Am J Med 1990;88:252-257. [CrossRef][ISI][Medline]
20) Kant KS, Glueck HI, Coots MC, Tonne VA, Brubaker R, Penn I. Protein S deficiency and skin necrosis associated with continuous ambulatory peritoneal dialysis. Am J Kidney Dis 1992;19:264-271. [ISI][Medline]
21) Cicone JS, Petronis JB, Embert CD, Spector DA. Successful treatment of calciphylaxis with intravenous sodium thiosulfate. Am J Kidney Dis 2004;43:1104-1108. [CrossRef][ISI][Medline]
22) Fine A, Zacharias J. Calciphylaxis is usually non-ulcerating: risk factors, outcome and therapy. Kidney Int 2002;61:2210-2217. [CrossRef][ISI][Medline]
23) Vattikuti R, Towler DA. Osteogenic regulation of vascular calcification: an early perspective. Am J Physiol Endocrinol Metab 2004;286:E686-E696. [Free Full Text]
24) Brand FN, Abbott RD, Kannel WB. Diabetes, intermittent claudication, and risk of cardiovascular events. Diabetes 1989;38:504-509. [Abstract]
25) Wilmer WA, Magro CM. Calciphylaxis: emerging concepts in prevention, diagnosis, and treatment. Semin Dial 2002;15:172-186. [CrossRef][ISI][Medline]
26) Moe SM, Chen NX. Calciphylaxis and vascular calcification: a continuum of extra-skeletal osteogenesis. Pediatr Nephrol 2003;18:969-975. [CrossRef][ISI][Medline]
27) Chertow GM, Raggi P, McCarthy JT, et al. The effects of sevelamer and calcium acetate on proxies of atherosclerotic and arteriosclerotic vascular disease in hemodialysis patients. Am J Nephrol 2003;23:307-314. [CrossRef][ISI][Medline]
28) Arch-Ferrer JE, Beenken SW, Rue LW, Bland KI, Diethelm AG. Therapy for calciphylaxis: an outcome analysis. Surgery 2003;134:941-949. [CrossRef][ISI][Medline]
29) Roe SM, Graham LD, Brock WB, Barker DE. Calciphylaxis: early recognition and management. Am Surg 1994;60:81-86. [ISI][Medline]
30) Monney P, Nguyen Q-V, Perroud H, Descombes E. Rapid improvement of calciphylaxis after intravenous pamidronate therapy in a patient with chronic renal failure. Nephrol Dial Transplant 2004;19:2130-2132. [Free Full Text]
31) Guerra G, Shah RC, Ross EA. Rapid resolution of calciphylaxis with intravenous sodium thiosulfate and continuous venovenous haemofiltration using low calcium replacement fluid: case report. Nephrol Dial Transplant 2005;20:1260-1262. [Free Full Text]
32) Sewell LD, Weenig RH, Davis MD, McEvoy MT, Pittelkow MR. Low-dose tissue plasminogen activator for calciphylaxis. Arch Dermatol 2004;140:1045-1048. [Free Full Text]
33) Podymow T, Wherrett C, Burns KD. Hyperbaric oxygen in the treatment of calciphylaxis: a case series. Nephrol Dial Transplant 2001;16:2176-2180. [Free Full Text]
34) Vassa N, Twardowski ZJ, Campbell J. Hyperbaric oxygen therapy in calciphylaxis-induced skin necrosis in a peritoneal dialysis patient. Am J Kidney Dis 1994;23:878-881. [ISI][Medline]
35) Kang AS, McCarthy JT, Rowland C, Farley DR, van Heerden JA. Is calciphylaxis best treated surgically or medically? Surgery 2000;128:967-971. [CrossRef][ISI][Medline]
36) Rudwaleit M, Schwarz A, Trautmann C, Offermann G, Distler A. Severe calciphylaxis in a renal patient on long-term anticoagulant therapy. Am J Nephrol 1996;16:344-348. [ISI][Medline]
37) Coates T, Kirkland GS, Dymock RB, et al. Cutaneous necrosis from calcific uremic arteriolopathy. Am J Kidney Dis 1998;32:384-391. [ISI][Medline]
38) Block GA, Martin KJ, de Francisco ALM, et al. Cinacalcet for secondary hyperparathyroidism in patients receiving hemodialysis. N Engl J Med 2004;350:1516-1525. [Free Full Text]
39) Velasco N, MacGregor MS, Innes A, MacKay IG. Successful treatment of calciphylaxis with cinacalcet -- an alternative to parathyroidectomy? Nephrol Dial Transplant 2006;21:1999-2004. [Free Full Text]
40) Sharma A, Burkitt-Wright E, Rustom R. Cinacalcet as an adjunct in the successful treatment of calciphylaxis. Br J Dermatol 2006;155:1295-1297. [CrossRef][ISI][Medline]


 n para FBC: 30/12/08: Se observa mucosa eritematosa en parches en carina y bronquio izquierdo. Se toma cepillado, biopsia y BAL. Siendo negativo para celulas neoplásicas. cepillado negativo, cultivos negativos.
n para FBC: 30/12/08: Se observa mucosa eritematosa en parches en carina y bronquio izquierdo. Se toma cepillado, biopsia y BAL. Siendo negativo para celulas neoplásicas. cepillado negativo, cultivos negativos. n para FBC: 30/12/08: Se observa mucosa eritematosa en parches en carina y bronquio izquierdo. Se toma cepillado, biopsia y BAL. Siendo negativo para celulas neoplásicas. cepillado negativo, cultivos negativos.
n para FBC: 30/12/08: Se observa mucosa eritematosa en parches en carina y bronquio izquierdo. Se toma cepillado, biopsia y BAL. Siendo negativo para celulas neoplásicas. cepillado negativo, cultivos negativos. ntos amarillos.
ntos amarillos. ”
”  epitelio metaplásico tipico con reaccion inflamatoria y material necrotico.
epitelio metaplásico tipico con reaccion inflamatoria y material necrotico. epitelio metaplásico tipico con reaccion inflamatoria y material necrotico.
epitelio metaplásico tipico con reaccion inflamatoria y material necrotico.
 Presentó:
Presentó:






