Un paciente de 71 años, maestro retirado de la zona rural de Ohio consultó al hospital local con una historia de malestar, fiebre, anorexia, escalofrios y sudoración. No había tenido tos, ni síntomas respiratorios, urinarios ni gastrointestinales.
El paciente se había sometido a bypass coronario 6 años antes, pero no había tenido dolor torácico ni disnea. Su actividad incluía trabajos pesados como cortar árboles con una motosierra. Tenía antecedentes de hepatitis A pero ningún otro antecedente. Tomaba atenolol, atorvastatin, y una aspirina diaria. Tres meses antes de su enfermedad actual, su esposa había tenido una enfermedad febril influenza-like, febril que la había confinado ala cama durante 2 semanas, y de la cual se había recuperado totalmente. El paciente no había estado expuesto a personas enfermas, no había exposición conocida a tuberculosis ni a picaduras de garrapatas. Refirió no haber realizado viajes fuera del medio oeste. En su casa tenía peces pero ninguna otra mascota.
El paciente medía 1,80 mts y pesaba 95 kg. Estaba sudoroso, su TA era de 113/58, la frecuencia cardiaca de 66 minutos y la frecuencia respiratoria de 18 por minuto sin dificultad. La temperatura era de 38,4°C oral. Los pulmones no tenían sibilancias ni rales, y los ruidos cardiacos se auscultaban normales. El abdomen, piel, brazos y piernas impresionaban normales. Una medida al azar de glucemia había dado 128 mg%. La creatinina sérica era de 1,1 mg% y la urea de 14 mg%. El recuento de blancos de 5400/mm3 (58% de neutrófilos, 26% de linfocitos, 14% de monolito, 1% de eosinófilos) El hematocrito era de 37,3%, el volumen corpuscular medio de 88,6 u3y las plaquetas de 168.000/mm3. Un an{alisis de orina mostraba cetonas, glucosa(+), proteinas (++), y bacteria (moderadas con 0 a 3 leucocitos por campo de alto poder). Tests para nitritos y leucocitos fue negativa. La Rx de tórax era normal.
El paciente fue internado con diagnóstico presuntivo de infección del tracto urinario y fue tratado con ampicilina-sulbactam intravenoso. El día siguiente de su internación fueron obtenidos los siguientes resultados: ALT 188 (30 a 65), AST 150 (5 a 33) FAL 130 (50 a 136) bilirrubina total 1,0 mg%, directa 0,2 mg%, albúmina 3,0 grs/dl.
A pesar de la terapia antibiótica continua la condición del paciente se deterioró durante las 2 semanas siguientes. La TAC de abdomen no mostró abscesos abdominales, linfadenopatías ni anormalidades hepáticas. La fiebre persistió y el nivel de creatinina aumentó a 2,9 mg%. Aunque el nivel de transaminasas permaneció estable, el nivel de bilirrubina aumentó a 6 mg% y la bilirrubina conjugada aumentó a 5,3 mg%. El RIN era de 1,4 en el 5° día de su internación y aumentó a 1,7 en los días siguientes. La albúmina cayó a 1,4 grs/dl durate las 2 semanas posteriores a la internación mientras que el recuento de blancos aumentó a 18.000/mm3 (82% de neutrófilos, 10% linfocitos, 5% monolitos, y 0% eosinófilos). Las plaquetas aumentaron de 168.000 a 563.000/mm3. Los gases en sangre: pH 7,43, PCO2 39 mmHg PO2 74 mmHg, y bicarbonato de 26 mEq/L mientras el paciente respiraba con máscara, oxígeno suplementerio de 5 litros por minuto.
Los resultados de los análisis seriados de cultivos de sangre y orina fueron negativos; también fueron negativos los tests para hepatitis A, B, C, CMV y Epstein Barr. La PPD fue negativa. FAN, y anticuerpos anti músculo liso, ANCA, anti mitocondriales, fueron todos negativos. La TAC de tórax reveló infiltrados bibasales o atelectasias y pequeño derrame pleural bilateral (Figura 1). El examen de una biopsia hepática reveló hepatitis agu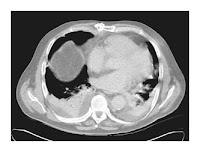 da y crónica con algunos granulomas de tipo epitelioides así como cambios grasos incipientes.. No se encontraron bacilos ácido alcohol resistentes ni hongos.
da y crónica con algunos granulomas de tipo epitelioides así como cambios grasos incipientes.. No se encontraron bacilos ácido alcohol resistentes ni hongos.
Debido al empeoramiento de el estado general del paciente, este fue derivado a un hospital de referencia. Allí se reinterrogó al paciente obteniéndose elementos adicionales; durante los 6 meses previos, él y su esposa habían visitado amigos y parientes en granjas en la zona de Kentucky y Ohio. Allí se habían expuesto al contacto con cabras, ovejas y gatos.
Al arribo al hospital de referencia el paciente estaba ictérico, disneico y con delirio. Estaba febril, (temperatura de 38,7°C), y su TA de 106/83 mm Hg. La frecuencia respiratoria era de 22 por minuto y la oximetría de pulso demostró una saturación de 96% mientras recibía oxígeno 5 litros por minuto por cánula nasal. El recuento de blancos era de 26900/mm3 con 96% de neutrófilos y bilirrubina total de 11,5 mg%. Se comenzó terapia con antibióticos de amplio espectro (piperacilina-tazobactam), y posteriormente se agregó anfotericina liposomal por el temor a una posible infección fúngica diseminada. Sin embargo, los tests serológicos y urinarios para histoplasmosis, blastomicosis, aspergilosis y coccidioidomicosis fueron todos negativos. Los tests serológicos para bartonella y brucelas fueron negativos, así como también fueron negativos para Toxoplasma gondii Rickettsia ricketsii y HIV. La ecografía abdominal no mostró alteraciones. Aunque el paciente no tenía síntomas neurológicos, trastornos de visión ni dolor en arterias temporales, se llevó a cabo una biopsia de arteria temporal apoyados en fiebre persistente en el contexto de enfermedad granulomatosa. No se observó evidencia de arteritis.
Se llevó a cabo un procedimiento diagnóstico
Cual es el procedimiento y cual es el diagnóstico?
El paciente se había sometido a bypass coronario 6 años antes, pero no había tenido dolor torácico ni disnea. Su actividad incluía trabajos pesados como cortar árboles con una motosierra. Tenía antecedentes de hepatitis A pero ningún otro antecedente. Tomaba atenolol, atorvastatin, y una aspirina diaria. Tres meses antes de su enfermedad actual, su esposa había tenido una enfermedad febril influenza-like, febril que la había confinado ala cama durante 2 semanas, y de la cual se había recuperado totalmente. El paciente no había estado expuesto a personas enfermas, no había exposición conocida a tuberculosis ni a picaduras de garrapatas. Refirió no haber realizado viajes fuera del medio oeste. En su casa tenía peces pero ninguna otra mascota.
El paciente medía 1,80 mts y pesaba 95 kg. Estaba sudoroso, su TA era de 113/58, la frecuencia cardiaca de 66 minutos y la frecuencia respiratoria de 18 por minuto sin dificultad. La temperatura era de 38,4°C oral. Los pulmones no tenían sibilancias ni rales, y los ruidos cardiacos se auscultaban normales. El abdomen, piel, brazos y piernas impresionaban normales. Una medida al azar de glucemia había dado 128 mg%. La creatinina sérica era de 1,1 mg% y la urea de 14 mg%. El recuento de blancos de 5400/mm3 (58% de neutrófilos, 26% de linfocitos, 14% de monolito, 1% de eosinófilos) El hematocrito era de 37,3%, el volumen corpuscular medio de 88,6 u3y las plaquetas de 168.000/mm3. Un an{alisis de orina mostraba cetonas, glucosa(+), proteinas (++), y bacteria (moderadas con 0 a 3 leucocitos por campo de alto poder). Tests para nitritos y leucocitos fue negativa. La Rx de tórax era normal.
El paciente fue internado con diagnóstico presuntivo de infección del tracto urinario y fue tratado con ampicilina-sulbactam intravenoso. El día siguiente de su internación fueron obtenidos los siguientes resultados: ALT 188 (30 a 65), AST 150 (5 a 33) FAL 130 (50 a 136) bilirrubina total 1,0 mg%, directa 0,2 mg%, albúmina 3,0 grs/dl.
A pesar de la terapia antibiótica continua la condición del paciente se deterioró durante las 2 semanas siguientes. La TAC de abdomen no mostró abscesos abdominales, linfadenopatías ni anormalidades hepáticas. La fiebre persistió y el nivel de creatinina aumentó a 2,9 mg%. Aunque el nivel de transaminasas permaneció estable, el nivel de bilirrubina aumentó a 6 mg% y la bilirrubina conjugada aumentó a 5,3 mg%. El RIN era de 1,4 en el 5° día de su internación y aumentó a 1,7 en los días siguientes. La albúmina cayó a 1,4 grs/dl durate las 2 semanas posteriores a la internación mientras que el recuento de blancos aumentó a 18.000/mm3 (82% de neutrófilos, 10% linfocitos, 5% monolitos, y 0% eosinófilos). Las plaquetas aumentaron de 168.000 a 563.000/mm3. Los gases en sangre: pH 7,43, PCO2 39 mmHg PO2 74 mmHg, y bicarbonato de 26 mEq/L mientras el paciente respiraba con máscara, oxígeno suplementerio de 5 litros por minuto.
Los resultados de los análisis seriados de cultivos de sangre y orina fueron negativos; también fueron negativos los tests para hepatitis A, B, C, CMV y Epstein Barr. La PPD fue negativa. FAN, y anticuerpos anti músculo liso, ANCA, anti mitocondriales, fueron todos negativos. La TAC de tórax reveló infiltrados bibasales o atelectasias y pequeño derrame pleural bilateral (Figura 1). El examen de una biopsia hepática reveló hepatitis agu
 da y crónica con algunos granulomas de tipo epitelioides así como cambios grasos incipientes.. No se encontraron bacilos ácido alcohol resistentes ni hongos.
da y crónica con algunos granulomas de tipo epitelioides así como cambios grasos incipientes.. No se encontraron bacilos ácido alcohol resistentes ni hongos.Debido al empeoramiento de el estado general del paciente, este fue derivado a un hospital de referencia. Allí se reinterrogó al paciente obteniéndose elementos adicionales; durante los 6 meses previos, él y su esposa habían visitado amigos y parientes en granjas en la zona de Kentucky y Ohio. Allí se habían expuesto al contacto con cabras, ovejas y gatos.
Al arribo al hospital de referencia el paciente estaba ictérico, disneico y con delirio. Estaba febril, (temperatura de 38,7°C), y su TA de 106/83 mm Hg. La frecuencia respiratoria era de 22 por minuto y la oximetría de pulso demostró una saturación de 96% mientras recibía oxígeno 5 litros por minuto por cánula nasal. El recuento de blancos era de 26900/mm3 con 96% de neutrófilos y bilirrubina total de 11,5 mg%. Se comenzó terapia con antibióticos de amplio espectro (piperacilina-tazobactam), y posteriormente se agregó anfotericina liposomal por el temor a una posible infección fúngica diseminada. Sin embargo, los tests serológicos y urinarios para histoplasmosis, blastomicosis, aspergilosis y coccidioidomicosis fueron todos negativos. Los tests serológicos para bartonella y brucelas fueron negativos, así como también fueron negativos para Toxoplasma gondii Rickettsia ricketsii y HIV. La ecografía abdominal no mostró alteraciones. Aunque el paciente no tenía síntomas neurológicos, trastornos de visión ni dolor en arterias temporales, se llevó a cabo una biopsia de arteria temporal apoyados en fiebre persistente en el contexto de enfermedad granulomatosa. No se observó evidencia de arteritis.
Se llevó a cabo un procedimiento diagnóstico
Cual es el procedimiento y cual es el diagnóstico?
Se llevó a cabo una biopsia de médula ósea que mostró algunos granulomas rodeados de células epitelioides. No se vieron células malignas. Tinciones para ácido alcohol resitentes, de Gomori y metenamina de plata para hongos y micobacterias fueron todos negativos.En varias áreas se vió reacción granulomatosa con formación de anillos alrededor de una vacu ola lipídica central, la llamada anillo de fibrina o “doughnut” granuloma (Figura 2).
ola lipídica central, la llamada anillo de fibrina o “doughnut” granuloma (Figura 2).
La revisión de la anatomía patológica de la biopsia hepática obtenida previamente, reveló lesiones similares (Figura 3).
En las muestras de sangre tomadas 5 días antes de la biopsia de médula ósea, los títulos de anticuerpos para C burnetii fueron fuertemente positivos (IgG fase 1, 1:16; IgG fase 2, 1:1024; IgM fase 1, 1:1024; IgM fase 2, 1:256) y así se confirmó el diagnóstico de fiebre Q. La condición del paciente mejoró dramáticamente dentro de los 3 días de comenzado el tratamiento con doxiciclin a y fue dado de alta para continuar ambulatoriamente un curso de 3 semanas con esta droga.
a y fue dado de alta para continuar ambulatoriamente un curso de 3 semanas con esta droga.
Dos meses después de la hospitalización el paciente no tenía síntomas. Su esposa accedió a realizarse un test y fue encontrada positiva para títulos de fase 1 y 2 de IgG para C burnetii.
Recien en ese momento ella pudo entender la causa de aquella enfermedad febril que apareció 2 semanas después de visitar a sus parientes en la granja de Kentucky.
Comentario:
La fiebre de origen desconocida fue definida en 1961 como un atemperatura de 38,3°C en varias ocasiones al menos durante 3 semanas que permanecía sin diagnóstico después de 1 semana de hospitalización (Petersdorf RG, Beeson PB. Fever of unexplained origin: report on 100 cases. Medicine (Baltimore) 1961;40:1-30). Desde entonces otras definiciones han sido propuestas. La evaluación inicial de una fiebre de origen desconocido, comprende una historia clínica completa, un examen físico minucioso y análisis de laboratorio, cultivos de sangre y orina, así como una TAC toracoabdominal. Otros tests son generalmente más invasivos y van dependiendo de la condición del paciente. En el caso que nos ocupa, el rápido deterioro de la condición del paciente demandó una estrategia diagnóstica agresiva, como de hecho lo fue la decisión de biopsiar el hígado en un paciente con leve coagulopatía. Aunque la anormal elevación de las enzimas hepáticas pueden haber sido interpretadas como una complicación inespecífica de sepsis, las anomalías leves de las mismas estuvieron presentes antes de que la condición del paciente se hiciera crítica, y por lo tanto se indicó el procedimiento, y de hecho este podría haber sido de ayuda en la resolución del caso.
Una biopsia hepática tiene un rendimiento de alrededor de 15% en pacientes con fiebre de origen desconocido. En este caso cambió la orientación y el approach diagnóstico. El hallazgo de granulomas orientaron a los clínicos hacia condiciones asociadas a inflamación granulomatosa. Ya que la biopsia hepática no fue diagnóstica, y como las enfermedades granulomatosas que afectan el hígado también afectan la médula ósea, se llevó a cabo una biopsia de médula ósea, con la esperanza de que las tinciones o los cultivos contribuyreran al diagnóstico. Aunque usualmente el rendimiento de los cultivos de médula ósea en un síndrome febril prolongado es muy bajo, los granulomas , en este caso sugerian que una enfermedad granulomatosa diseminada era la causa de la enfermedad.
Los granulomas en “anillo de fibrina” o “doughnut” granuloma, que se han asociado a la fiebre Q son un hallazgo histopatológico infrecuente limitados al hígado y a la médula ósea. Estos granulomas pueden tener apariencia de doughnut (rosquilla) debido a que contienen una vacuola lipídica rodeada por un anillo de fibrinoide. La fiebre Q da cuenta de la mayoría de los reportes donde se encuentran granulomas en anillo de fibrina en la médula ósea, aunque pueden verse en otras condiciones tales como fiebre tifoidea, linfomas, vasculitis, infección por CMV o por virus de Epstein Barr.
El nombre de fiebre Q(por query fever) fue acuñado en 1937 para describir una enfermedad febril vista en trabajadores australianos de mataderos. El organismo causal, C burnetii, es una bacteria intracelular Gram(-) que no puede ser cultivada con los métodos rutinarios de laboratorio, por lo que son requeridos tests serológicos para su diagnóstico. El patógeno zoonótico, está distribuido ampliamente por el mundo. Los reservorios mamíferos incluyen las ovejas, cabras, ganado vacuno y ocasionalmente mascotas hogareñas. En los animales, C burnetii exhibe un particular tropismo por los órganos reproductores de las hembras, y se presenta en grandes concentraciones en la placenta después del alumbramiento, desde donde el organismo puede ser aerosolizado e infectar al humano. Las infecciones pueden ocurrir como consecuencia de contacto con fluidos animales o la ingestión de leche infectada. Finalmente las garrapatas pueden servir como vectores.
La infección aguda puede ser manifestada como una infección influenza-like autolimitada, hepatitis indolora, neumonía atípica o síndrome febril prolongado. El fallo multiorgánico puede ser visto como en este caso, pero es muy poco común. La fiebre Q crónica que dura más de 6 meses ocurre en 1 a 5% de los pacientes infectados los cuales casi siempre tienen endocarditis. El hallazgo de elevados anticuerpos de fase 1 IgG(>1/800) sugiere fuertemente el diagnóstico de endocarditis por fiebre Q la cual requiere al menos 2 años de tratamiento. La baja fase 1 de títulos de IgG en este caso argumenta contra ese diagnóstico y así, un típico tratamiento de 2 semanas puede ser suficiente
Fuente:
From the Departments of Internal Medicine and Infectious Disease ,Cleveland Clinic Foundation, Cleveland; the Division of Infectious Disease, Department of Internal Medicine,; and the Department of Medicine, Johns Hopkins Hospital, Baltimore.
 ola lipídica central, la llamada anillo de fibrina o “doughnut” granuloma (Figura 2).
ola lipídica central, la llamada anillo de fibrina o “doughnut” granuloma (Figura 2).La revisión de la anatomía patológica de la biopsia hepática obtenida previamente, reveló lesiones similares (Figura 3).
En las muestras de sangre tomadas 5 días antes de la biopsia de médula ósea, los títulos de anticuerpos para C burnetii fueron fuertemente positivos (IgG fase 1, 1:16; IgG fase 2, 1:1024; IgM fase 1, 1:1024; IgM fase 2, 1:256) y así se confirmó el diagnóstico de fiebre Q. La condición del paciente mejoró dramáticamente dentro de los 3 días de comenzado el tratamiento con doxiciclin
 a y fue dado de alta para continuar ambulatoriamente un curso de 3 semanas con esta droga.
a y fue dado de alta para continuar ambulatoriamente un curso de 3 semanas con esta droga.Dos meses después de la hospitalización el paciente no tenía síntomas. Su esposa accedió a realizarse un test y fue encontrada positiva para títulos de fase 1 y 2 de IgG para C burnetii.
Recien en ese momento ella pudo entender la causa de aquella enfermedad febril que apareció 2 semanas después de visitar a sus parientes en la granja de Kentucky.
Comentario:
La fiebre de origen desconocida fue definida en 1961 como un atemperatura de 38,3°C en varias ocasiones al menos durante 3 semanas que permanecía sin diagnóstico después de 1 semana de hospitalización (Petersdorf RG, Beeson PB. Fever of unexplained origin: report on 100 cases. Medicine (Baltimore) 1961;40:1-30). Desde entonces otras definiciones han sido propuestas. La evaluación inicial de una fiebre de origen desconocido, comprende una historia clínica completa, un examen físico minucioso y análisis de laboratorio, cultivos de sangre y orina, así como una TAC toracoabdominal. Otros tests son generalmente más invasivos y van dependiendo de la condición del paciente. En el caso que nos ocupa, el rápido deterioro de la condición del paciente demandó una estrategia diagnóstica agresiva, como de hecho lo fue la decisión de biopsiar el hígado en un paciente con leve coagulopatía. Aunque la anormal elevación de las enzimas hepáticas pueden haber sido interpretadas como una complicación inespecífica de sepsis, las anomalías leves de las mismas estuvieron presentes antes de que la condición del paciente se hiciera crítica, y por lo tanto se indicó el procedimiento, y de hecho este podría haber sido de ayuda en la resolución del caso.
Una biopsia hepática tiene un rendimiento de alrededor de 15% en pacientes con fiebre de origen desconocido. En este caso cambió la orientación y el approach diagnóstico. El hallazgo de granulomas orientaron a los clínicos hacia condiciones asociadas a inflamación granulomatosa. Ya que la biopsia hepática no fue diagnóstica, y como las enfermedades granulomatosas que afectan el hígado también afectan la médula ósea, se llevó a cabo una biopsia de médula ósea, con la esperanza de que las tinciones o los cultivos contribuyreran al diagnóstico. Aunque usualmente el rendimiento de los cultivos de médula ósea en un síndrome febril prolongado es muy bajo, los granulomas , en este caso sugerian que una enfermedad granulomatosa diseminada era la causa de la enfermedad.
Los granulomas en “anillo de fibrina” o “doughnut” granuloma, que se han asociado a la fiebre Q son un hallazgo histopatológico infrecuente limitados al hígado y a la médula ósea. Estos granulomas pueden tener apariencia de doughnut (rosquilla) debido a que contienen una vacuola lipídica rodeada por un anillo de fibrinoide. La fiebre Q da cuenta de la mayoría de los reportes donde se encuentran granulomas en anillo de fibrina en la médula ósea, aunque pueden verse en otras condiciones tales como fiebre tifoidea, linfomas, vasculitis, infección por CMV o por virus de Epstein Barr.
El nombre de fiebre Q(por query fever) fue acuñado en 1937 para describir una enfermedad febril vista en trabajadores australianos de mataderos. El organismo causal, C burnetii, es una bacteria intracelular Gram(-) que no puede ser cultivada con los métodos rutinarios de laboratorio, por lo que son requeridos tests serológicos para su diagnóstico. El patógeno zoonótico, está distribuido ampliamente por el mundo. Los reservorios mamíferos incluyen las ovejas, cabras, ganado vacuno y ocasionalmente mascotas hogareñas. En los animales, C burnetii exhibe un particular tropismo por los órganos reproductores de las hembras, y se presenta en grandes concentraciones en la placenta después del alumbramiento, desde donde el organismo puede ser aerosolizado e infectar al humano. Las infecciones pueden ocurrir como consecuencia de contacto con fluidos animales o la ingestión de leche infectada. Finalmente las garrapatas pueden servir como vectores.
La infección aguda puede ser manifestada como una infección influenza-like autolimitada, hepatitis indolora, neumonía atípica o síndrome febril prolongado. El fallo multiorgánico puede ser visto como en este caso, pero es muy poco común. La fiebre Q crónica que dura más de 6 meses ocurre en 1 a 5% de los pacientes infectados los cuales casi siempre tienen endocarditis. El hallazgo de elevados anticuerpos de fase 1 IgG(>1/800) sugiere fuertemente el diagnóstico de endocarditis por fiebre Q la cual requiere al menos 2 años de tratamiento. La baja fase 1 de títulos de IgG en este caso argumenta contra ese diagnóstico y así, un típico tratamiento de 2 semanas puede ser suficiente
Fuente:
From the Departments of Internal Medicine and Infectious Disease ,Cleveland Clinic Foundation, Cleveland; the Division of Infectious Disease, Department of Internal Medicine,; and the Department of Medicine, Johns Hopkins Hospital, Baltimore.